Лікар, який лікує горло як називається. Як правильно називається лікар вухо-горло-ніс? Анатомічна будова горла та горлянки
Горло – людський орган, який відносять до верхніх дихальних шляхів.
Функції
Горло допомагає просуванню повітря до дихальної системи та їжі по травній системі. Також в одній з частин горла розташовані голосові зв'язки та захисна система (запобігає попаданню їжі повз свій шлях).
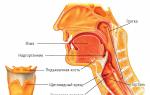
Анатомічна будова горла та горлянки
Горло має у собі велику кількість нервів, найважливіших кровоносних судин та м'язів. Виділяють дві частини горла - горлянку і горло. Продовжує їхня трахея. Функції між частинами горла поділені таким чином:
- Їжу в систему травлення і повітря в дихальну систему просуває ковтка.
- Голосові зв'язки працюють завдяки гортані.
Глотка
Інша назва глотки - фаринкс. Вона починається в задній частині ротової порожнини і продовжується далі вниз шиї. Форма глотки – перевернутий конус.
Ширша частина розташовується в основі черепа для міцності. Вузька нижня частина з'єднується із гортанню. Зовнішня частина глотки продовжує зовнішню частину рота - на ній досить багато залоз, які виробляють слиз і допомагають зволожувати горло під час промови або їди.
У глотки є три частини - носоглотка, ротоглотка та відділ ковтання.
Носоглотка
Найвища частина глотки. Вона має м'яке небо, яке її обмежує і при ковтанні захищає ніс від потрапляння в нього їжі. На верхній стінці носоглотки є аденоїди - скупчення тканини на задній стінці органа. Носоглотку з горлом і з'єднує спеціальний прохід - євстахієва труба. Носоглотка не настільки рухлива, як ротоглотка.
Ротоглотка
Середня частина горлянки. Знаходиться позаду ротової порожнини. Основне, за що відповідає цей орган – доставка повітря до органів дихання. Мова людини можлива завдяки скороченням м'язів рота. Ще в ротовій порожнині розташована мова, яка сприяє руху їжі в систему травлення. Найважливіші органи ротоглотки - саме вони найчастіше задіяні в різних хворобах горла.
Відділ ковтання
Найнижчий з відділів глотки з назвою, що говорить. Має комплекс сплетень нервів, які дозволяють підтримувати синхронну роботу горлянки. Завдяки цьому повітря надходить саме у легені, а їжа саме у стравохід і все відбувається одночасно.
Гортань
Гортань розташовується в тілі таким чином:
- Навпроти шийних хребців (4-6 хребців).
- Ззаду – безпосередньо гортанна частина глотки.
- Спереду гортань утворюється, завдяки групі під'язикових м'язів.
- Вгорі - під'язикова кістка.
- Збоку гортань прилягає своїми бічними частинами до щитовидної залози.
Гортан має скелет. У скелета є непарні та парні хрящі. Хрящі з'єднані суглобами, зв'язками та м'язами.
Непарні: перснеподібний, надгортанний, щитовидний.
Парні: ріжкоподібні, черпалоподібні, клиноподібні.
М'язи гортані, у свою чергу, теж поділяються на три групи:
- Звужують голосову щілину чотири м'язи: щиточерпаловидний, перснечерпалоподібний, коса черпалоподібний і поперечний м'язи.
- Розширює голосову щілину тільки один м'яз — задній перснечерпалоподібний. Вона є парною.
- Напружують голосові зв'язки два м'язи: голосовий і перснещитовидний.
Гортан має вхід.
- Ззаду цього входу – черпалоподібні хрящі. Вони складаються з ріжкоподібних горбків, що знаходяться збоку слизової оболонки.
- Спереду надгортанник.
- З боків — черпалонадгортанні складки. Вони складаються з клиноподібних горбків.
Порожнина гортані поділяється на три частини:
- Переддень — розтягується від переддверних складок до надгортанника, складки утворюються слизовою оболонкою, а між цими складками — щілина переддверні.
- Міжшлуночковий відділ - найвужчий. Розтягується від нижніх голосових зв'язок до верхніх зв'язок присінка. Сама вузька його частина називається голосовою щілиною, а створюється вона міжхрящової та перетинчастої тканинами.
- Підголосова область. Виходячи з назви, зрозуміло, що знаходиться знизу голосової щілини. Розширюється та починається трахея.
У гортані три оболонки:
- Слизова оболонка - на відміну від голосових зв'язок (вони з плоского неороговіюючого епітелію) складається з багатоядерного призматичного епітелію.
- Фіброзно-хрящова оболонка складається з еластичних і гіалінових хрящів, які оточені волокнистою сполучною тканиною, і забезпечує вся ця конструкція каркас гортані.
- Сполучнотканинна - сполучна частина гортані та інших утворень шиї.
Гортань відповідальна за три функції:
- Захисна - у слизовій оболонці є миготливий епітелій, а в ньому знаходиться багато залоз. І якщо їжа потрапила повз, то нервові закінчення здійснюють рефлекс — кашель, який виводить їжу назад із гортані до рота.
- Дихальна – пов'язана з попередньою функцією. Голосова щілина може стискатися та розширюватися, тим самим спрямовуючи потоки повітря.
- Голосоосвітня – мова, голос. Характеристики голосу залежить від індивідуального анатомічного будови. та стану голосових зв'язок.
На малюнку будова гортані

Захворювання, патології та травми
Існують такі проблеми:
- Ларингоспазм
- Недостатнє зволоження голосових зв'язок
Як називається лікар вухо-горло-ніс, до якого рекомендують звертатися при запальних процесах, що розвиваються в носоглотці та порожнині рота та травмах у цих частинах тіла? Його називають ларингооторинолог, оториноларинголог чи отоларинголог. Наука отоларингологія вивчає все, що пов'язано з вухами, горлом та носом, тому лор-лікар у побуті так і називається. Консультації цього фахівця найчастіше потребують маленькі пацієнти та літні люди. Малюкам лор-лікар виправляє вроджені патології, лікує різні захворювання, спричинені умовно-патогенною мікрофлорою та вірусами. Дорослим людям коригує вікові зміни та надає допомогу після отриманих травм.
Отоларинголог відноситься до лікарів вузької спеціалізації. Його кабінет оснащений інструментами, для роботи з якими повинен бути певний досвід. Для ефективного лікування використовуються методики із застосуванням сучасної апаратури.
Вузька спеціалізація дозволяє отоларингологу докладно вивчити всі захворювання носоглотки та органу слуху та можливі ускладнення, надавати спеціалізовану допомогу у складних випадках.
Отоларингологія передбачає консервативні та оперативні види лікування, за допомогою яких пацієнт позбавляється проблем зі здоров'ям, які змусили його звернутися до цього фахівця.
Отоларинголог часто потрібний при появі патологічних станів, пов'язаних із вухами, носовими пазухами, перегородкою, мигдаликами. Лор-лікар має великі знання в таких розділах медицини, як:
- аудіологія;
- патологія мови;
- алергічні реакції;
- імунологія;
- ендокринологія;
- неврологія.
До нього звертаються, якщо у вузьких проходах носової порожнини чи внутрішнього вуха застрягло стороннє тіло. Кістку, що застрягла у горлі, може видалити цей лікар за допомогою спеціальних інструментів. До органів, які оглядає та при необхідності лікує отоларинголог, належать:
- горло;
- ковтка;
- мигдалики;
- гайморові пазухи;
- носова перегородка;
- вушні раковини;
- внутрішнє вухо.
Дорослі люди приходять до цього кабінету, коли у них спостерігається тимчасова зупинка дихання уві сні. Апное та хропіння можна вилікувати тільки у отоларинголога.
Відвідування кабінету оториноларинголога рекомендується дітям, які часто хворіють на ангіну, страждають на хронічну нежить, мають викривлення носової перегородки. Кабінет лор-лікаря відвідують при попаданні стороннього тіла у вухо, яке проникло всередину настільки глибоко, що самостійно дістати його неможливо.
Відвідати отоларинголога потрібно у разі неприємних відчуттів, пов'язаних із вухами, горлом чи носом. Застосовуючи спеціальні інструменти, лікар огляне пацієнта та дасть рекомендації, за допомогою яких можна буде запобігти розвитку хвороби. Це стосується людей, які страждають на алергічні реакції при взаємодії з різними подразниками, що впливають на ніс, горло і вуха.
До нього потрібно звернутись, якщо сталася травма обличчя. Лікар надасть допомогу та проведе реконструктивну обробку аномалій в області носа та вух. Він коригує проблеми з голосом та ковтанням, заколисуванням у транспорті.
Принцип роботи фахівця
При першому відвідуванні отоларинголога проводиться первинний огляд, який при необхідності включають використання сучасної апаратури. При скаргах зниження слуху лікар використовує слуховий аналізатор, з допомогою якого визначаються причини приглухуватості.
Якщо пацієнт потребує термінової спеціалізованої допомоги, в кабінеті у отоларинголога можна провести терапевтичні заходи, спрямовані на очищення вух, горла, носа від гною і слизу, що накопичився. Лікар надає спеціалізовану допомогу як при хронічному перебігу хвороби, а й у гострому періоді. Це може бути:
- лікувальне промивання носової порожнини;
- "Зозуля";
- видалення сірчаних пробок;
- заходи щодо відновлення голосу;
- виправлення носової перегородки.
Викривлення носової перегородки можна вилікувати лише оперативним шляхом. При такій вродженій чи набутій патології ускладнюється дихання та порушується нюх. Операції, які проводить отоларинголог амбулаторно, потребують відповідного обладнання.
У деяких випадках знадобиться отоларинголог, який спеціалізується на оперативному втручанні в лікуванні вух, горла, носоглотки та гайморових пазух. Лор-хірург проводить хірургічні операції, пов'язані з онкологічними захворюваннями на голові та шиї. Він потрібен при лікуванні травм у цих частинах тіла, надає послуги лицьової пластичної та реконструктивної хірургії.
Хірург-отоларинголог може виконати стапедектомію. Так називають операцію, що проводиться на найменшій кістці, що знаходиться в скелеті людини. Цей лікар проводить операції, які використовуються для корекції слуху. Він вставляє імплантат кохлеарний, який виконаний у вигляді невеликого електрода. Його розміщують усередині внутрішнього вуха, і це дозволяє покращити слух.
При появі вушного болю, який не пройшов після закапування краплями, що зігрівають, допомога отоларинголога потрібна в обов'язковому порядку. Будь-які запальні процеси та нариви, що з'явилися на вушній раковині, потребують огляду у кабінеті лікаря. Своєчасне звернення та правильне лікування одного вогнища інфекції дозволяє запобігти виникненню патології в інших лор-органах.
Поява слизу та гною із вушного отвору є серйозним приводом для відвідування цього лікаря.
Після огляду вух зовні та всередині за допомогою інструментів, що проводиться для уточнення діагнозу, ЛОР призначає лікування. При стійких захворюваннях він призначає аналізи для з'ясування збудника хвороби та коригує лікування.
При хронічних та млявих захворюваннях оториноларинголог може призначити дослідження та провести маніпуляції, що дозволяють полегшити стан хворого. У складних випадках призначається операція, яку проводитиме лор-лікар.
Використовувані інструменти та апаратура
У кабінеті отоларинголога багато інструментів. Налобний освітлювач є розпізнавальним знаком цього фахівця. В арсеналі є ендоскоп для огляду внутрішніх порожнин. Можливо телеларингофарингоскоп з телескопом, що допомагає проводити складні маніпуляції. Для огляду носоглотки та порожнини носа є риноскоп та носоглоточне дзеркало. Для вилучення сторонніх тіл із отворів у кабінеті знайдеться спеціальний гачок.
У добре оснащених кабінетах для пацієнта обладнано функціональне крісло з гідравлічним приводом. Приватні кабінети та клініки часто обладнуються спеціально створеним лор-комбайном, де є зручне місце для огляду та лікування пацієнта.
У ньому передбачені всі необхідні системи, за допомогою яких проводяться огляд пацієнта та лікувальні маніпуляції. У наборі до нього додається набір інструментарію, необхідного для діагностики та лікування лор-захворювань.
За допомогою цього пристрою лікар вухо-горло-ніс ефективно робить наступні маніпуляції:
- відсмоктує рідини із порожнин;
- промиває їх дезінфікуючими розчинами;
- проводить масаж барабанних перетинок.
Для лікування використовують фізіотерапію. Дуже добрий ефект у лікуванні справляє ультразвуковий апарат "Тонзиллор", який прискорює процеси регенерації уражених тканин лор-органів. Отоларинголог може проводити консервативне лікування гіпертрофії носоглоткової мигдалини, використовуючи апарат лазерної терапії.
Лікарю цієї спеціалізації, що працює в добре оснащеному кабінеті, не потрібно перенаправляти пацієнта до інших фахівців. Свою роботу він виконує самостійно за допомогою допоміжного персоналу.
Лікар "вухо, горло, ніс" як називається? Це питання дуже часто ставлять пацієнти, які мають проблеми зі згаданими органами. Адже таке словосполучення є неофіційною назвою лікаря. У зв'язку з цим у цій статті ми дамо вичерпну відповідь на питання про те, хто такий лікар «вухо, горло, ніс». Крім усього іншого, з цієї статті ви дізнаєтеся, які хвороби лікує цей лікар, коли до нього необхідно звертатися і т.д.
Загальна інформація
Лікар «вухо, горло, ніс» – як називається цей фахівець? В офіційній медицині такого лікаря звуть отоларингологом. Як відомо, до нього звертаються пацієнти зі скаргами на ЛОР-захворювання. Робота такого лікаря пов'язана з органами нюху та слуху, а також горлом, шиєю та головою.
Навіщо потрібен лікар?
Лікар-отоларинголог є спеціалістом, який діагностує, а потім і лікує різні захворювання, пов'язані з ЛОР-органами. Недарма такий лікар є практично в кожній клініці. Адже здоров'я вух, носа та горла має особливе значення. Саме перелічені органи створюють перехрестя травних та дихальних шляхів, які раніше за інших реагують на вплив чужорідних агентів, алергенів, бактерій та хвороботворних вірусів.

Особливості захворювань ЛОР-органів
Лікар «вухо, горло, ніс» – як називається такий лікар? Якщо вам терміново знадобився цей фахівець, то у лікарні слід шукати кабінет із табличкою «отоларинголог». Слід особливо відзначити, що всі запальні процеси, які стають причинами захворювань ЛОР-органів, можуть виникнути як у маленьких дітей, так і у дорослих. Зазвичай, такі відхилення свідчать про проблеми з імунітетом. Якщо вона знижена, то в організм людини починають безперешкодно потрапляти різні віруси, які в першу чергу вражають горло, ніс і вуха. Якщо не відразу розпочати лікування цих органів, то патогенні мікроорганізми поширяться по всьому тілу, що призведе до незворотних наслідків.
Чим займається лікар «вухо, горло, ніс»?
Як називається такий фахівець, ми з'ясували. Зараз хочеться розповісти про те, що робить отоларинголог, коли до нього звертається хворий.

- На основі огляду та аналізів ставить діагноз, а потім призначає пацієнту необхідне лікування.
- Проводить операції при таких відхиленнях, як абсцес та гематома у вусі чи носі. Крім цього, отоларинголог здійснює пункції гайморової пазухи, розтин пухлин, промивання, видалення гематом та поліпів.
- Займається тонзилектомією та аденотомією, тобто проводить операції на горлі.
- Здійснює операції на середньому вусі.
- Проводить і на носі (по виправленню положення перегородки).
- Здійснює слухополіпшувальні процедури.
Отоларинголог, що лікує?
Не кожен знає, які саме захворювання лікує такий фахівець. Якщо ви зібралися на прийом до цього лікаря, вам слід обов'язково з'ясувати, чи дійсно вам потрібний саме отоларинголог.
Отже, в компетенції цього лікаря - процес лікування різних захворювань вуха, носа, гортані та глотки. Крім цього, до нього можна звернутися з такими відхиленнями:

Коли слід звертатися до лікаря?
У сучасних клініках існує два спеціалісти цього напряму: отоларинголог дитячий та дорослий. Вони обидва лікують ЛОР-органи, але підхід до пацієнтів у них абсолютно різний. Адже немовлята та діти старшого віку вимагають особливої уваги з боку лікаря.
То коли ж необхідно звертатися до отоларинголога? Іти до такого фахівця слід у тому випадку, якщо у вас чи вашої дитини проявилася хоча б одна з нижчеперелічених ознак:
- Легке поколювання в одному вусі, помітне погіршення слуху чи сірчані виділення.
- Біль запалені гланди, виділення гною, проблеми із щитовидною залозою або гортанню.
- Утруднене носове дихання, часті запаморочення, сильне хропіння, розлади сну, постійна та порушення у зростанні скелета обличчя.
Які аналізи слід здати для звернення до отоларинголога?
Якщо ви зібралися на прийом до ЛОР-лікаря, рекомендується заздалегідь здати такі аналізи:
- Мазки та посіви. Беруться з носоглотки, зіва і носа для виявлення менінгококів, стафілококів та стрептококів.
- Взяття матеріалу з мигдаликів, гайморових пазух та
Якщо для встановлення діагнозу даних аналізів недостатньо, то лікар може призначити вам і інше обстеження.

використовувані отоларингологом
Щоб швидко встановити діагноз і призначити ефективне лікування, кожен лікар використовує свої методи. Що ж до отоларинголога, він застосовує такі:
- Ендоскопічні методи. Вважаються найточнішими серед усіх існуючих. Вони дозволяють швидко визначити наявне захворювання та його збудника. Для встановлення діагнозу фахівці беруть тканину для її подальшого дослідження.
- Комп'ютерна томографія - це своєрідний метод, що дає можливість отримати «шарове» зображення органів та їх тканин.
- Магнітно-резонансне дослідження. Такий діагностичний метод здійснюється за допомогою на організм людини електромагнітних хвиль.
- Ультразвукове дослідження. Застосовується для діагностування тканин завдяки ультразвуковим хвилям. Позитивною стороною цього способу є те, що він не згубний вплив на організм людини.
- Риноскопія та аудіометрія.
Рак гортані– злоякісне новоутворення, що походить із клітин слизової оболонки, що покриває зсередини горло.
Факти та цифри:
- Рак гортані становить 3% від усіх злоякісних новоутворень та 50% від злоякісних новоутворень органів дихання. Нині його поширеність продовжує зростати.
- Найчастіше пухлина зустрічається у чоловіків (94%).
- Найвище ризики віком 40 – 60 років (80 – 90% всіх випадків раку гортані).
- Цю пухлину можна виявити на ранніх стадіях. Але найчастіше до онкологів звертаються пацієнти із запущеним раком гортані: на ІІІ стадії (63,7%) та на ІV стадії (16,8%).
- Серед усіх злоякісних пухлин за частотою народження рак гортані знаходиться на 5 місці.
- Чоловіки, які курять і регулярно вживають алкоголь, хворіють на рак гортані в 4 рази частіше.
- Надскладковий (верхній) відділ розташований вище за голосові зв'язки. Більш ніж 65% випадків рак гортані розвивається тут. Він протікає найважче. У надскладковому відділі під слизовою оболонкою знаходиться більше лімфатичних судин, і це створює умови для метастазування.
- Складальний відділ – це безпосередньо голосові зв'язки. Тут рак виникає у 32% випадків.
- Підскладковий відділ розташований нижче за голосові зв'язки. У цьому відділі рак гортані протікає негаразд важко, але він зустрічається у 3% випадків.
Причини раку гортані
 Чинники, що підвищують ризик розвитку раку гортані:
Чинники, що підвищують ризик розвитку раку гортані:- Найголовніший - куріння. Серед курців, особливо злісних, ця злоякісна пухлина зустрічається набагато частіше, ніж серед тих, хто не курить. Тютюновий дим містить велику кількість канцерогенів – речовин, які взаємодіють із клітинами слизової оболонки гортані, ушкоджують генетичний апарат та клітинну мембрану, провокують мутації, що призводять до утворення пухлини. Дим викликає ушкодження слизової оболонки, пригнічує захисні механізми: імунітет неспроможна забезпечити своєчасне знищення ракових клітин.
- Несприятлива екологія. Серед жителів міст із розвиненою промисловістю рак гортані зустрічається у 1,5 – 2 рази частіше, ніж серед сільських жителів.
- Часте вживання алкоголю. Частина етилового спирту потрапляє у верхні відділи гортані, викликає подразнення та пошкодження слизової оболонки. Постійні посилені процеси регенерації є підґрунтям для розвитку злоякісної пухлини. Поєднання тютюнового диму та алкоголю суттєво посилює ризики.
- Професійні шкідливості: контакт із парами шкідливих речовин, робота за умов підвищеної запиленості повітря, високих температур.
- Особливо виражений негативний вплив на горло надають агресивні хімічні речовини: бензол, компоненти тютюнового диму, сажа, нафтопродукти, фенольні смоли.
- Хронічний ларингіт – запальний процес у гортані.
- Часте вживання гарячої, гострої їжі.
- Передракові захворювання гортані.
Передракові захворювання гортані
 Часто рак розвивається і натомість цих патологій. Їх своєчасне виявлення та лікування допомагає запобігти злоякісній пухлині.
Часто рак розвивається і натомість цих патологій. Їх своєчасне виявлення та лікування допомагає запобігти злоякісній пухлині. Облігатні передракові захворювання гортані(Приводять до раку з великою ймовірністю - 15% і вище):
- Папілома. Доброякісна пухлина, яка виникає, як правило, у дитячому віці. Трансформується у рак гортані у 10 – 20% випадків. Лікування – хірургічне видалення.
- Пахідермія - розростання слизової оболонки.
- Лейкоплакія – ділянка зроговіння слизової оболонки гортані. Виникає при хронічному ларингіті, частому курінні, при постійних інтенсивних навантаженнях на голосові зв'язки. Лікування – переважно хірургічне.
- Фіброма – доброякісна пухлина, що є розростанням хрящової тканини. Найчастіше знаходиться в області голосових зв'язок. Зустрічається досить рідко. Лікування – хірургічне.
- Рубці гортані можуть залишатися після перенесених опіків, сифілісу, туберкульозу.
Стадії розвитку раку гортані
Залежно від ступеня вираженості патологічних змін у слизовій оболонці під час захворювання, виділяють чотири стадії раку гортані: I стадія. Пухлина є виразкою або об'ємною освітою, знаходиться в межах одного відділу гортані (надскладковому, складковому або підскладковому – див. вище) і не поширюється на два інші.
I стадія. Пухлина є виразкою або об'ємною освітою, знаходиться в межах одного відділу гортані (надскладковому, складковому або підскладковому – див. вище) і не поширюється на два інші.
ІІ стадія. Пухлина займає повністю один відділ гортані, але, як і раніше, не поширюється на два інші. Метастазів у лімфатичних вузлах немає.
ІІІ стадія. Пухлина поширюється на два і більше відділи, або проростає вглиб, у результаті порушується рухливість гортані. З'являються метастази у лімфатичних вузлах. Лікування захворювання на цій стадії стає набагато складнішим.
IV стадія:
- пухлина займає 2 і більше відділу, одночасно проростає вглиб;
- пухлина проростає до сусідніх органів;
- є метастази в лімфатичних вузлах, вони спаяні з навколишніми тканинами, не зміщуються;
- є метастази інших органах.
Симптоми раку гортані
 Симптоми раку гортані залежить від розташування, стадії, типу зростання пухлинного новоутворення.
Симптоми раку гортані залежить від розташування, стадії, типу зростання пухлинного новоутворення. | Локалізація пухлини | Симптоми |
| Рак надгортанника |
|
| Рак надзв'язкового відділу гортані |
|
| Рак голосових зв'язок |
|
| Рак підв'язувального відділу гортані |
|
При розпаді пухлини виникає кашель із кров'ю, неприємний гнильний запах із рота. Через сильний біль пацієнт намагається рідше приймати їжу, розвивається виснаження.
Загальні ознаки злоякісних пухлин гортані:
- незначне підвищення температури тіла (до 37⁰C);
- нездужання;
- сонливість;
- швидка стомлюваність.
У яких випадках потрібно звернутися до лікаря?
Необхідно звернутися до ЛОР-лікаря або терапевта, якщо протягом 2 – 3 тижнів зберігаються такі симптоми:- сухий кашель;
- осиплість голосу;
- відчуття стороннього тіла, кома в горлі;
- утруднення, дискомфорт при ковтанні;
- болі у вусі, у горлі, що віддають у вухо;
- збільшення шийних лімфатичних вузлів: вони промацуються під шкірою чи помітні візуально.
Діагностика раку гортані
| Дослідження | Що виявляє? | Як проводиться? |
| Огляд лікаря |
Лікар просить пацієнта нахилити голову вперед і обмацує шийні лімфатичні вузли, грудинно-ключично-соскоподібний м'яз. Це допомагає оцінити стан лімфатичних вузлів, зробити попереднє припущення про метастази.
|
|
| Інструментальні дослідження | ||
| Непряма ларингоскопія | Непряма ларингоскопія – огляд гортані, який проводиться у кабінеті лікаря. Методика досить проста, але вважається застарілою через те, що фахівець не може повноцінно оглянути горло, у 30 – 35% випадках на ранній стадії пухлина може бути не виявлена. При непрямій ларингоскопії можна визначити:
| Протягом деякого часу перед дослідженням не можна пити рідину та вживати їжу. В іншому випадку під час ларингоскопії може виникнути блювання, а блювота може потрапити в дихальні шляхи. Перед дослідженням слід зняти зубні протези. Хід дослідження:
 |
| Пряма ларингоскопія | При прямій ларингоскопії в горло вводять спеціальний гнучкий ларингоскоп. Пряма ларингоскопія є більш інформативною, ніж непряма. Можна добре розглянути усі три відділи гортані. Тому сьогодні у більшості клінік застосовується ця методика. При прямій ларингоскопії можна взяти фрагмент пухлини для біопсії, видалити папілому. | Гнучкий ларингоскопмає вигляд трубочки. Перед дослідженням пацієнту призначають медикаментозні препарати для придушення слизової освіти. Лікар проводить місцеву анестезію за допомогою спрею і закопує в ніс судинозвужувальні краплі, які зменшують набряк слизової оболонки та полегшують проходження ларингоскопа. Ларингоскоп вводять через ніс у горло, оглядають її. Під час прямої ларингоскопії може виникати певне відчуття дискомфорту, нудота.  |
| Біопсія | Біопсіяє взяття фрагмента пухлини або лімфатичного вузла для вивчення під мікроскопом. Це дослідження дозволяє досить точно діагностувати злоякісний процес, його вигляд, стадію. Якщо для дослідження лімфатичного вузла виявлено злоякісні клітини, то діагноз раку гортані вважається на 100% точним. | Зазвичай біопсію беруть спеціальним інструментом під час прямої ларингоскопії. Віддалену під час операції освіту також обов'язково відправляють на дослідження до лабораторії. Для виявлення метастазів проводять пункційну біопсію лімфатичних вузлів. Матеріал одержують за допомогою голки, яку вводять у лімфовузол.  |
| УЗД шиї | Під час ультразвукового дослідження шиї оцінюють стан лімфатичних вузлів. УЗД виявляє дрібні лімфатичні вузли з метастазами, які не визначаються під час пальпації(Промацування руками). Лікар визначає найбільш підозрілі лімфатичні вузли щодо біопсії. | Ультразвукове дослідження шиї при раку горла проводять за допомогою звичайних апаратів для УЗД-діагностики. Лікар наносить на шкіру пацієнта спеціальний гель та прикладає датчик. За зображенням на моніторі оцінюють розміри та консистенцію лімфатичних вузлів.  |
| Рентгенографія грудної клітки | Рентгенографія грудної клітки допомагає виявити метастази пухлини у легкі, внутрішньогрудні лімфатичні вузли. | Рентгенівські знімки грудної клітини роблять у прямій (анфас) та бічній (профіль) проекції.  |
| Комп'ютерна томографія (КТ) та магнітно-резонансна томографія (МРТ) | КТ та МРТ – сучасні методи діагностики, за допомогою яких можна отримати якісне тривимірне зображення або пошарові зрізи органу. За допомогою КТ та МРТ можна визначити:
| Принципи проведення КТ та МРТ схожі. Пацієнта укладають у спеціальний апарат, у якому він повинен перебувати нерухомо протягом певного часу. Обидва дослідження безпечні, оскільки відсутнє променеве навантаження на організм пацієнта (МРТ), або мінімальне (КТ). Під час проведення МРТ пацієнт не повинен мати при собі жодних металевих предметів (наявність кардіостимулятора та інших імплантатів із металу є протипоказанням до МРТ).  |
| Електрокардіографія (ЕКГ) | Дослідження призначене з метою оцінки стану серця при раку гортані. Входить до обов'язкової програми діагностики. | Пацієнта укладають на кушетку, поміщають на руки та ноги, грудну клітку електроди. Апарат фіксує електричні імпульси серця як електрокардіографічної кривої. Вона може виводитись на стрічку або (у сучасних приладів) на монітор комп'ютера.  |
| Бронхоскопія | Ендоскопічне дослідження бронхів з допомогою спеціального гнучкого інструменту – эндоскопа. Проводиться лише за показаннями. Наприклад, якщо виявлено зміни під час рентгенографії грудної клітки. |
 |
| Лабораторні дослідження |
||
| Загальне обстеження для оцінки стану пацієнта та підготовки до лікування |
| Для дослідження беруть кров із вени, зазвичай вранці. Збирання сечі також здійснюють з ранку. Зазвичай повне обстеження проводиться незадовго до хірургічного лікування (якщо проходить багато часу, результати деяких аналізів стають недійсними, і їх доводиться здавати знову). |
Лікування раку гортані
Основні методи лікування раку гортані:- хірургічний;
- променева терапія.
Хірургічне лікування раку гортані
 Раніше метою будь-якої операції при раку гортані було порятунок життя пацієнта за всяку ціну. Сьогодні хірурги намагаються не тільки домогтися одужання, а й максимально зберегти орган та його функцію, видалити якнайменший обсяг тканин.
Раніше метою будь-якої операції при раку гортані було порятунок життя пацієнта за всяку ціну. Сьогодні хірурги намагаються не тільки домогтися одужання, а й максимально зберегти орган та його функцію, видалити якнайменший обсяг тканин. Тим не менш, на пізніх стадіях раку гортані все ще продовжують застосовувати операції, що калічать.
Променева терапія при раку гортані
 На ранніх стадіях має таку ж високу ефективність, як і хірургічне втручання. На пізніх стадіях доповнює операцію.
На ранніх стадіях має таку ж високу ефективність, як і хірургічне втручання. На пізніх стадіях доповнює операцію. Зразкові схеми лікування різних форм раку гортані*:
| Форма раку | Лікування |
| Рак голосових зв'язок |
|
| Рак надскладкового відділу |
|
| Рак підскладкового відділу гортані | Тільки хірургічне лікування, яке доповнюють променевою терапією (до або після операції). |
| Метастази у лімфатичних вузлах шиї |
|
| Метастази в легенях та інших органах грудної порожнини. | Бажано провести хірургічне втручання та видалити наявні метастази. На вирішення цього питання проводиться додаткове обстеження. |
| Рецидиви пухлини після проведеного лікування | Лише хірургічне втручання. |
Спостереження пацієнта після лікування раку гортані
 Терміни явки до лікаря після лікування:
Терміни явки до лікаря після лікування:- раз на місяць протягом перших 6 місяців;
- раз на 1,5 – 2 місяці протягом наступних 6-ти місяців;
- разів на 4 – 6 місяців протягом 3 – 5 років;
- раз на півроку-рік після 5 років.
Обстеження під час відвідин лікаря:
- обмацування шиї;
- пряма чи непряма ларингоскопія;
- рентген грудної клітки (раз на рік);
- УЗД шиї.
Харчування та спосіб життя при раку гортані
 Рекомендації щодо харчування для пацієнтів з раком гортані:
Рекомендації щодо харчування для пацієнтів з раком гортані:- Повноцінна дієта. Вживання великої кількості рослинної їжі: овочів, фруктів, ягід, бобових.
- У раціоні обов'язково має бути присутнім у помірних кількостях м'ясо тварин, птиці, риби.
- Жири в раціоні повинні мати переважно рослинне походження (олії).
- З напоїв кращі зелені та трав'яні чаї. Повністю виключити газовані напої.
- Зменшити споживання цукру. З підсолоджувачів переважно споживати мед.
- Обов'язково включити до раціону кисломолочні продукти: кефір, сметану, ряжанку та ін.
- Виключити копченості, соління та маринади, гострі страви, напівфабрикати.
- Відмовитись від «фаст-фуду».
- Приймати їжу бажано невеликими порціями.
- Оптимальна кратність харчування – 5 – 6 разів на день.
- Останній прийом їжі – за 4 години до відходу до сну.
- Вся їжа має бути свіжою, її потрібно ретельно пережовувати.
- Відмова від алкоголю. Іноді пацієнтам дозволяється червоне сухе вино, але потрібно обов'язково порадитися з лікарем.
- Відмова від куріння.
- Повноцінний сон та відпочинок.
- Часте перебування на відкритому повітрі.
- Достатня фізична активність (з цього приводу потрібно проконсультуватися з лікарем).
58322 0
При зустрічі з хворим, що пред'являє скарги на біль у горлі або утруднення дихання, лікар насамперед оцінює його загальний стан, дихальну функцію гортані, прогнозує можливість виникнення гострого стенозу та при відповідних показаннях надає екстрену допомогу хворому.
Анамнез
Вже з перших слів за характером звучання голосу хворого (гугнявість, осиплість, афонічність, деренчання голосу, задишка, стридор та ін.) можна скласти уявлення про можливе захворювання. Оцінюючи скарг хворого звертають увагу до їх характер, давність, періодичність, динаміку, залежність від эндо- і екзогенних чинників, супутніх захворювань.
Зовнішній огляд.Зовнішньому огляду піддається область гортані, що займає центральну частину передньої поверхні шиї, піднижньощелепна і надгрудинна області, бічні поверхні шиї, а також надключичні ямки. При огляді оцінюють стан шкірних покривів, стан венозного малюнка, форму та положення гортані, наявність набряку підшкірної клітковини, припухлостей, нориць та інших ознак, що свідчать про запальні, пухлинні та інші ураження гортані.
Пальпація
Пальпація гортані і передньої поверхні шиї проводиться при звичайному положенні голови і при її закиданні, при цьому оцінюють рельєф області, що пальпується (рис. 1).
Мал. 1.Виступи та западини передгортаної області: 1 - виступ під'язикової кістки; 2 - під'язично-щитовидна западина; 3 - виступ щитовидного хряща (кадик, Адамове яблуко); 4 - міжперсневидно-щитовидна западина; 5 - виступ дуга перснеподібного хряща; 6 - підгортаний виступ, утворений першими кільцями трахеї; 7 - надгрудинна западина; п'як - під'язикова кістка; щх - щитовидний хрящ; пх - перснеподібний хрящ; гр - грудина
При поверхневийпальпації оцінюють консистенцію, рухливість та тургор шкіри, що покриває горло і прилеглі області. При глибокоїпальпації обстежують ділянку під'язикової кістки, простір біля кутів нижньої щелепи, потім спускаються по передньому і задньому краю грудиноключично-соскоподібного м'яза, визначаючи стан лімфовузлів. Пальпують надключичні ямки та області прикріплення грудиноключично-соскоподібного м'яза, бічні та потиличну поверхні шиї і лише потім переходять до пальпації гортані. Її охоплюють по обидва боки пальцями обох рук, перебираючи її елементи. Оцінюють форму, консистенцію, встановлюють можливу наявність хворобливості та інших відчуттів. Потім зміщують горло вправо-вліво, оцінюючи її рухливість, а також можливу наявність звукових феноменів - хрускоту (при переломах хрящів), крепітації (при емфіземі). При пальпації області перстневидного хряща і конічної зв'язки нерідко виявляють перешийок щитовидної залози, що їх покриває. Обмацуючи яремну ямку, просять хворого зробити ковтальний рух: за наявності ектопованої частки щитовидної залози може відчуватися її поштовх.
Ларингоскопія
Ларингоскопія - основний вид дослідження гортані. Складність методу полягає в тому, що поздовжня вісь гортані розташована під прямим кутом до осі ротової порожнини, через що гортань не може бути оглянута звичайним шляхом. Огляд гортані може бути проведений або за допомогою гортанного дзеркала ( непряма ларингоскопія), при використанні якого ларингоскопічна картина представляється у вигляді дзеркального відображення, або за допомогою спеціальних директоскопів, призначених для прямий ларингоскопії.
Для непрямої ларингоскопії використовують плоскі гортанні дзеркала, подібні до тих, які використовують для задньої дзеркальної епіфарингоскопії. Щоб уникнути запотівання дзеркала, підігрівають його на спиртовці дзеркальною поверхнею до полум'я або в гарячій воді. Перед введенням дзеркала в ротову порожнину перевіряють його температуру дотиком задньої металевої поверхнею до шкіри тильної поверхні кисті досліджуючого.
Непряму ларингоскопію проводять у трьох позиціях обстежуваного: 1) у положенні сидячи з дещо нахиленим вперед тулубом і злегка відхиленою головою; 2) у позиції Кілліана (рис. 2, а) для кращого огляду задніх відділів гортані; у цій позиції лікар оглядає горло знизу, стоячи перед обстежуваним на одному коліні, а він нахиляє голову донизу; 3) в позиції Тюрка (б) для огляду передньої стінки горла, при якій обстежуваний закидає голову, а лікар проводить огляд зверху, стоячи перед ним.

Мал. 2.Напрямок ходу променів та осі зору при непрямій ларингоскопії в позиції Кілліана (а) та Тюрка (б)
Лікар правою рукою бере рукоятку із укріпленим у ній дзеркалом, як перо письма, так щоб дзеркальна поверхня була спрямована під кутом вниз. Обстежуваний широко розкриває рота і максимально висовує язик. Лікар I і III пальцями лівої руки захоплює обернений в марлеву серветку язик і утримує його у висунутому стані, в цей же час II пальцем цієї ж руки піднімає верхню губу для кращого огляду області, що направляє, направляє промінь світла в порожнину рота і вводить в неї дзеркало. Тильною поверхнею дзеркало притискає до м'якого піднебіння, відсуваючи його назад і вгору. При введенні дзеркала в ротову порожнину не слід торкатися кореня язика і задньої стінки глотки, щоб не викликати глоткового рефлексу. Шток і рукоятка дзеркала спираються на лівий кут рота, а поверхня його повинна бути орієнтована таким чином, щоб вона утворила з віссю ротової порожнини кут в 45°. Світловий потік, спрямований на дзеркало та відбитий від нього, висвітлює порожнину гортані. Гортань оглядають при спокійному та форсованому диханні обстежуваного, потім при фонації звуків «і» та «е», що сприяє більш повному огляду надгортанного простору та гортані. Під час фонації виникає змикання голосових складок.
Найчастішою перешкодою при непрямій ларингоскопії є виражений глотковий рефлекс. Для його придушення є деякі прийоми. Наприклад, обстежуваному пропонують проводити в розумі зворотний відлік двозначних чисел або, зчепивши кисті, тягнути їх щосили. Пропонують обстежуваному самому утримувати свою мову. Цей прийом необхідний і у тому випадку, коли лікарю необхідно проводити в гортані деякі маніпуляції, наприклад, видалення фіброми на голосовій складці.
При неприборканому блювотному рефлексі вдаються до аплікаційної анестезії глотки та кореня язика. У дітей молодшого віку непряма ларингоскопія практично не вдається, тому при необхідності обов'язкового огляду гортані (наприклад, при папіломатозі) вдаються до прямої ларингоскопії під наркозом.
Ларингоскопічна картина гортаніпри непрямій ларингоскопії подається в дзеркальному відображенні (рис. 3): зверху видно передні відділи гортані, нерідко прикриті комісурою надгортанником; задні відділи, у тому числі черпалоподібні хрящі та міжчерпалоподібний простір, відображаються у нижній частині дзеркала.

Мал. 3.Внутрішній вигляд гортані при непрямій ларингоскопії: 1 – корінь язика; 2 - надгортанник; 3 - горбок надгортанника; 4 - вільний край надгортанника; 5 - черпалонадгортанна складка; 6 - складки присінка; 7 - голосові складки; 8 - шлуночок гортані; 9 - черпалоподібний хрящ з ріжкоподібним хрящем; 10 - клиноподібний хрящ; 11 - міжчерпалоподібний простір
При непрямій ларингоскопії огляд гортані можливий лише одним лівим оком, що дивиться через отвір лобового рефлектора (що легко переконатися при закритті цього ока). Тому всі елементи гортані видно в одній площині, хоча голосові складки розташовуються на 3-4 см нижче від краю надгортанника. Бічні стінки горла візуалізуються різко укороченими. Зверху, тобто фактично спереду, видно частину кореня язика з мигдалиною язика (1), потім блідо-рожевий надгортанник (2), вільний край якого при фонації звуку «і» піднімається, звільняючи для огляду порожнину гортані. Безпосередньо під надгортанником у центрі його краю іноді можна побачити невеликий горбок надгортанника (3), утворений ніжкою надгортанника. Нижче і ззаду надгортанника, розходячись від кута щитовидного хряща і комісури до черпалоподібних хрящів, розташовані голосові складки (7) білувато-перламутрового кольору, що легко ідентифікуються за характерними трепетними рухами, чуйно реагують навіть на незначну спробу.
У нормі краю голосових складок рівні, гладкі; при вдиху вони дещо розходяться; під час глибокого вдиху вони розходяться на максимальну відстань і стають доступними для огляду верхні кільця трахеї, а іноді навіть кіль біфуркації трахеї. У верхньолатеральних областях порожнини горла над голосовими складками видно рожеві і масивні складки присінка (6). Вони відокремлені від голосових складок входом у шлуночки гортані. Міжчерпалоподібний простір (11), що є ніби основою трикутної щілини гортані, обмежено черпалоподібними хрящами, які видно у вигляді двох булавоподібних потовщень (9), покритих рожевою слизовою оболонкою. Під час фонації видно, як вони обертаються назустріч один одному своїми передніми частинами та зближують прикріплені до них голосові складки. Слизова оболонка, що покриває задню стінку гортані, при розбіжності черпалоподібних хрящів на вдиху стає гладкою; при фонації, коли черпалоподібні хрящі зближуються, вона збирається у дрібні складки. У деяких осіб черпасті хрящі стикаються настільки тісно, що ніби заходять один за одного. Від черпалоподібних хрящів прямують вгору і вперед черпало-надгортанні складки (5), які досягають латеральних країв надгортанника і разом з ним служать верхньою межею входу в горло. Іноді, при субатрофічній слизовій оболонці, у товщі черпалонадгортанних складок можна бачити невеликі піднесення над черпалоподібними хрящами - це ріжкоподібні (санторинієві) хрящі; латеральніше за них розташовуються врисбергові хрящі (10).
Колір слизової оболонки гортані необхідно оцінювати відповідно до анамнезу захворювання та інших клінічних ознак, оскільки в нормі він не відрізняється сталістю і нерідко залежить від шкідливих звичок та впливу профшкідливостей. У гіпотрофічних осіб астенічної статури колір слизової оболонки гортані зазвичай блідо-рожевий; у нормостеників - рожевий; в осіб опасистих, повнокровних (гіперстеніків) або курців колір слизової оболонки гортані може бути від червоного до синюшного без виражених ознак захворювання цього органу. При дії професійних шкідливостей (пил, пари їдких речовин) слизова оболонка набуває лакованого відтінку - ознака атрофічного процесу.
Пряма ларингоскопія
Пряма ларингоскопія дозволяє оглядати внутрішню будову гортані в прямому зображенні і проводити в досить широкому обсязі різні маніпуляції на її структурах (видалення поліпів, фібром, звичайними папілом, кріо- або лазерохірургічними методами), а також проводити екстрену або планову інтубацію. Цей метод введений у практику М. Кірштейном у 1895 р. і надалі неодноразово вдосконалився. Метод заснований на застосуванні жорсткого директоскопа, Введення якого в гортаноглотку через ротову порожнину стає можливим завдяки еластичності та податливості навколишніх тканин.
Показаннядо прямої ларингоскопії численні, і їхня кількість безперервно зростає. Цей спосіб широко використовується в дитячій оториноларингології. Для дітей раннього віку використовують цільний ларингоскоп з незнімною рукояткою та нерухомим шпателем. Для підлітків та дорослих застосовують ларингоскопи зі знімною рукояткою та висувною пластиною шпателя.
Протипоказаннямислужать виражене стенотичне дихання, серцево-судинна недостатність, епілепсія з низьким порогом судомної готовності, ураження шийних хребців, що не допускають закидання голови, аневризму аорти. Тимчасовими або відносними протипоказаннями служать гострі запальні захворювання слизової оболонки ротової порожнини, глотки, гортані, кровотечі з глотки і гортані.
Діти раннього віку пряму ларингоскопію проводять без анестезії; у дітей молодшого віку – під наркозом; старшого віку або під наркозом, або під місцевою анестезією з відповідною премедикацією, як і у дорослих. Для місцевої анестезії можуть бути застосовані різні анестетики аплікаційної дії у поєднанні з седативними та протисудомними препаратами. Для зниження загальної чутливості, м'язової напруги та слиновиділення обстежуваному за 1 год до процедури дають одну таблетку фенобарбіталу(0,1 г) та одну таблетку сібазона(0,005 г). За 30-40 хв підшкірно вводять 0,5-1,0 мл 1% розчину промедолата 0,5-1 мл 0,1% розчину атропіну сульфату. За 10-15 хв до процедури проводять аплікаційну анестезію (2 мл 2% розчину) дикаїна). За 30 хв до зазначеної премедикації, щоб уникнути анафілактичного шоку, рекомендують внутрішньом'язове введення 1-5 мл 1% розчину. димедролуабо 1-2 мл 2,5% розчину дипразина(Піпольфен).
Положення обстежуваного може бути різним і визначається переважно станом пацієнта. Дослідження можна проводити у положенні сидячи, лежачи на спині, рідше у положенні на боці чи животі.
Процедура прямої ларингоскопії складається із трьох етапів (рис. 4).

Мал. 4.Етапи прямої ларингоскопії: а - перший етап; б - другий етап; в - третій етап; у гуртках наведена ендоскопічна картина, що відповідає кожному етапу; стрілками вказано напрями тиску на тканини гортані відповідних частин ларингоскопа
Перший етап(а) може бути проведений у трьох варіантах: 1) при висунутій мові, яку утримують за допомогою марлевої серветки; 2) при звичайному положенні язика в ротовій порожнині; 3) під час введення шпателя з боку кута рота. При всіх варіантах верхню губу відсувають догори, і голову пацієнта дещо відхиляють назад. Перший етап завершується віддавлюванням кореня язика донизу та проведенням шпателя до краю надгортанника.
на другому етапі(б) кінець шпателя злегка піднімають, заводять за край надгортанника та просувають на 1 см; після цього кінець шпателя опускають донизу, накриваючи надгортанник. Шпатель при цьому русі тисне на верхні різці (це тиск не повинен бути надмірним; за наявності знімних протезів їх попередньо знімають). Правильність запровадження шпателя підтверджується появою у зору голосових складок.
Перед третім етапом(В) голову хворого відхиляють назад ще більше. Мова, якщо її утримували, відпускають. Обстежуючий посилює тиск шпателя на корінь язика і надгортанник (див. напрямок стрілок) і, дотримуючись серединної площини, має шпатель вертикально (при положенні сидячи, що обстежується) або відповідно поздовжньої осі гортані (при положенні обстежуваного лежачи). В обох випадках кінець шпателя направляють до середньої частини дихальної щілини. При цьому в поле зору потрапляє спочатку задня стінка гортані, потім переддверні та голосові складки, шлуночки гортані. Для кращого огляду передніх відділів гортані слід трохи віджати корінь язика донизу.
До особливих видів прямої ларингоскопії відноситься опорнаі підвісна ларингоскопія(Рис. 5).

Мал. 5.Пристрої для опорної (а) прямої ларингоскопії; б - схематичне зображення прямої підвісної ларингоскопії
Сучасні ларингоскопи для підвісної та опорної ларингоскопії є складно влаштованими комплексами, до складу яких входять шпателі різних розмірів та набори різного хірургічного інструментарію, спеціально пристосованого для ендоларингеальних мікроманіпуляцій. Ці комплекси забезпечені пристроями для інжекційної вентиляції легень, наркозу та відеотехнікою, що дозволяє проводити хірургічні втручання з використанням операційного мікроскопа та відеомонітора.
Для візуального дослідження гортані широко використовують метод мікроларингоскопіїдозволяє збільшувати внутрішні структури гортані. Більш зручними для огляду важкодоступних ділянок є волоконно-оптичні пристрої, які застосовують, зокрема, при функціональних розладах гортані.
Показаннямидо мікроларингоскопії служать сумнів при діагностиці передпухлинних утворень і необхідність біопсії, а також необхідність хірургічного усунення дефектів, що порушують голосову функцію. Протипоказанняті ж, що і за звичайної прямої ларингоскопії.
Застосування мікроларингоскопії потребує проведення ендотрахеального наркозуз використанням катетера інтубаційного малого калібру. Струменева вентиляція легень показана лише в особливо обмежених анатомічних умовах.
Рентгенологічне дослідження гортані
Зважаючи на те, що гортань - порожнистий орган, при її рентгенологічному дослідженні немає необхідності в контрастуванні, проте в деяких випадках цей метод застосовується шляхом напилення рентгеноконтрастної речовини.
При оглядовийі томографічноїрентгенографії застосовують прямуі бічнупроекції. При прямій проекції накладення хребта на хрящі гортані практично повністю їх затіняє, тому в цій проекції застосовують рентгенотомографію, яка заводить за площину зображення тінь хребта, зберігаючи у фокусі лише рентгеноконтрастні елементи гортані (рис. 6).

Мал. 6.Рентгенотомографічне зображення гортані у прямій проекції (а) та схема розпізнавальних елементів (б): 1 – надгортанник; 2 - складки присінка; 3 - голосові складки; 4 - Грушоподібні синуси
За допомогою томографічного дослідження одержують чіткі рентгенограми фронтальних зрізів гортані, при цьому стає можливим виявлення в ній об'ємних утворень. При функціональній рентгенографії (під час глибокого вдиху та фонації) оцінюють симетричність її рухової функції.
При аналізі результатів рентгенографічного дослідження гортані слід враховувати вік хворого та ступінь кальцифікації її хрящів, острівці якої можуть з'являтися з 18-20-річного віку. Найбільш схильний до цього процесу щитовидний хрящ.
Як зазначалося, у деяких випадках вдаються до контрастної рентгенографії з допомогою аерозольного напилення рентгеноконтрастного речовини (рис. 7).

Мал. 7.Рентгенограма гортані з використанням рентгеноконтрастної речовини методом напилення: а - рентгенограма в бічній проекції та схематичне зображення її розпізнавальних ознак (б): 1 - ротоглотка; 2 - гортаноглотка; 3 - надскладковий простір; 4 - під-складковий простір; 5 - міжскладковий простір; 6 - трахея; 7 - контури гортані, візуалізовані аерозольним напиленням контрастної речовини; в - рентгенограма гортані з напиленням у прямій проекції
Методи функціонального дослідження гортані
Дослідження голосової функціїпочинається вже під час розмови з хворим при оцінці тембру голосу та звукових парафеноменів, що виникають при порушенні дихальної та голосової функцій. Афонія або дисфонія, стридорозне чи шумне дихання, спотворений тембр голосу та інші феномени можуть вказувати на характер патологічного процесу.
При об'ємних процесахгортані голос здавлений, приглушений, індивідуальний тембр його втрачено, нерідко розмова переривається повільним глибоким вдихом. При «свіжому» паралічі звужувачівголосової щілини голос втрачає звучність, через сяючу голосову щілину для вимови слова витрачається велика кількість повітря, тому хворому не вистачає наявного в легенях повітря для вимовлення цілої фрази, через що його мова переривається частими вдихами, фраза фрагментується на окремі слова і під час розмови виникає гіпервентиляція легень із дихальними паузами.
При хронічній дисфункції голосових складок, коли виникає компенсація голосової функції за рахунок складок напередодні, голос стає грубим, низьким, хрипким. За наявності на голосовій складці поліпа, фіброми або папіломи голос стає ніби надтріснутим, деренчить з домішками додаткових звуків, що виникають в результаті вібрації освіти, що знаходиться на голосовій складці. Стеноз гортані розпізнається за стридорозним звуком, що виникає під час вдиху.
Дослідження голосової функції гортані
Віброметрія— один із найефективніших методів дослідження голосової функції гортані. Для цього використовують акселерометри, зокрема так званий максимальний акселерометр, що вимірює момент досягнення вібруючим тілом заданої частоти звуку або максимального прискорення в діапазоні частот, що фонуються, тобто параметрів вібрації. Оцінюють стан та динаміку зазначених параметрів як у нормі, так і при різних патологічних станах.
Реографія гортані (глотографія)
Метод заснований на реєстрації змін омічного опору електричному струму, що виникають при зближенні та розбіжності голосових складок, а також змін їх обсягу під час фонації. Зміни опору електричному струму відбуваються синхронно з фонаторною вібрацією голосових складок і реєструються як осциляції (реограми) з допомогою спеціального електричного приладу — реографа. Форма реоларингограми відбиває стан рухової функції голосових складок. При спокійному диханні (без фонації) реограма представляється у вигляді прямої лінії, що трохи ундулює в такт дихальним екскурсіям голосових складок. При фонації виникають осциляції, за формою близькі до синусоїди, амплітуда яких корелює з гучністю звуку, що видається, а частота дорівнює частоті цього звуку. У нормі параметри глотограми відрізняються високою регулярністю (постійністю). При порушеннях рухової (фонаторної) функції ці порушення на записах відображаються як характерних змін, властивих органічним і функціональним порушенням. Нерідко глотографію проводять одночасно із реєстрацією фонограми. Таке дослідження називають фоноглотографією.
Стробоскопія гортані
Стробоскопія гортані є одним із найважливіших методів функціонального дослідження, що дозволяє візуалізувати рух голосових складок при різній частоті стробоскопічного ефекту. Це дозволяє візуалізувати рухи голосових складок під час фонації у сповільненому темпі або навіть «зупиняти» їх у певному стані розведення чи відомості.
Стробоскопія гортані проводиться за допомогою спеціальних пристроїв, названих стробоскопами(Від грец. strobos- кружляння, безладний рух і skopo- Дивлюсь). Сучасні стробоскопи поділяються на механічні або оптико-механічні, електронні та осцилографічні. У медичній практиці широкого поширення набули відеостробоскопічні установки з широкими багатофункціональними можливостями (рис. 8).

Мал. 8.Блок-схема відеостробоскопічної установки (модель 4914; фірма "Брюль і К'єр"): 1 - відеокамера з жорстким ендоскопом; 2 - програмний електронний стробоскопічний блок керування; 3 - відеомонітор; М – гніздо для підключення мікрофона; П - гніздо для підключення педалі керування стробоскопом; ІТ - індикаторне табло
При патологічних станах голосового апарату можуть бути різні стробоскопічні картини. При оцінці цих картин необхідно візуально враховувати рівень положення голосових складок, синхронність і симетричність (дзеркальність) їх коливань, характер змикання їх і аускультативно темброве забарвлення голосу. Сучасні відеостробоскопи дозволяють одночасно записувати в динаміці стробоскопічну картину гортані, амплітудно-частотні характеристики звуку, що фонується, фонограму голосу і потім проводити кореляційний аналіз між реєстрованими параметрами і відеостробоскопічним зображенням. На рис. 9, наведено фотографію стробоскопічної картини гортані.

Мал. 9.Відеоларингостробоскопічні зображення голосових складок при фонації в нормі (D. М. Tomassin, 2002): а - фаза змикання голосових складок: б - фаза розмикання голосових складок
Оториноларингологія. В.І. Бабіяк, М.І. Говорун, Я.А. Накатіс, О.М. Пащинін